白内障とは
人の目はよくカメラに例えられますが、カメラのレンズに当たるものが水晶体です。
白内障はこの水晶体が濁り、
光がうまく通過できなくなったり、
乱反射する事で視力が低下する病気です。
白内障の原因
白内障の原因は以下のように様々ですが、最も多いのは加齢によるものです。ぶどう膜炎・放射線・薬剤(ステロイド剤)など
白内障の症状
白内障は水晶体が濁って視力が低下する病気ですが、濁り方は人それぞれですので症状も人によって様々です。
①かすんで見える
②まぶしくなる・明るい所で見えにくい
③一時的に近くが見えやすくなる・メガネが合わなくなる
④二重、三重に見える
運転免許の更新ができないなど日常生活に不自由を感じるようになれば
手術を検討することをおすすめいたします。

緑内障とは
緑内障は、何らかの原因で視神経が障害され視野(見える範囲)が狭くなったり部分的に見えなくなる病気です。
放置すると失明する可能性もある病気です。

緑内障の原因
目の中には房水とよばれる体液が循環しています。この房水がスムーズに循環していると
眼圧とよばれる目の中の圧力は一定に保たれます。
この眼圧が高くなることが緑内障の原因のひとつとされています。
緑内障の種類
緑内障は、いくつかのタイプがあり、タイプによって原因も症状も異なります。目の痛み・頭痛・吐き気・嘔吐などの症状があらわれます。
眼圧が高くなります。初めのうちはほとんど症状があらわれません。
眼圧も正常で自覚症状もないので気づきにくい緑内障で、
現在日本で一番多いタイプの緑内障だといわれています。
緑内障の治療
緊急に眼圧を下げる必要がある場合以外は点眼薬による治療が行われます。点眼薬だけでは効きめが不十分な場合や緊急に眼圧を下げる必要がある場合は
房水の流れをスムーズにするため、レーザー治療や手術が行われます。
緑内障は自覚症状がなくても放置すると失明に至る可能性がある病気なので、
進行を抑える事が大変重要な病気ですので、定期的に検査を受けることが大切です。
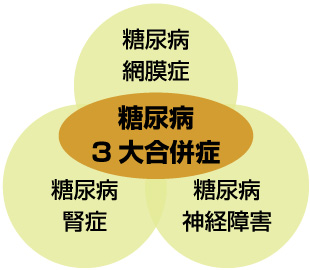
糖尿病網膜症とは
糖尿病網膜症とは糖尿病の3大合併症のひとつです。目をカメラに例えるとフィルムに当たる
網膜とよばれる箇所があります。
網膜には毛細血管が多くあるのですが糖尿病になると
毛細血管が詰まりやすくなるため、
この網膜の毛細血管も詰まってしまい酸素や栄養が不足し、
糖尿病網膜症の原因になります。
糖尿病網膜症の進行
糖尿病網膜症は進行の段階により「単純網膜症」「増殖前網膜症」「増殖網膜症」に分けられます。「単純網膜症」「増殖前網膜症」の段階では自覚症状がほとんど無いため異常に気づくことは困難です。
早期に異常をみつけ治療を開始するために、糖尿病と診断されたら定期的に眼科検診を受けるように
しましょう。自覚症状のではじめる「増殖網膜症」になると網膜剥離等や失明に至る場合もあります。
糖尿病網膜症の治療
基本的に血糖コントロールをしていただきます。他にもレーザー光凝固術や硝子体手術を行うこともあります。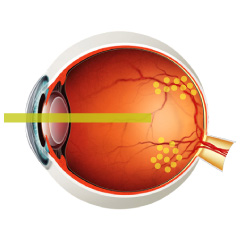
この治療で視力が回復するわけではありません。
しかし、網膜症の進行を阻止する重要な治療です。

網膜剥離を起こした場合は硝子体手術を行います。
硝子体手術は硝子体を吸い出し、出血を除去したり
剥離した網膜を元の位置に戻したりします。
加齢黄斑変性とは
目をカメラに例えるとフィルムに当たる網膜と言う箇所があります。網膜の中心部分には黄斑と呼ばれる網膜の中でも特に良い視力が得られる部分があり、
加齢黄斑変性は黄斑が加齢により機能低下する病気です。
加齢黄斑変性の種類
加齢黄斑変性は原因によって以下の2つに分類されます。病状の進行は緩やかですが、新生血管が発生することもあるため、
定期的に検査が必要です。
この新生血管により黄斑が障害されるのが「滲出型」とよばれるタイプの加齢黄斑変性です。
病状の進行が早く、早期に検査と治療を行う必要があります。
加齢黄斑変性の症状
②視野の中心が暗くなる・欠ける
③色がよくわからない
④見たいものがはっきり見えない

加齢黄斑変性の治療

通年性アレルギー性結膜炎と季節性アレルギー性結膜炎(花粉症)
通年性アレルギー性結膜炎も季節性アレルギー性結膜炎もアレルギーを引き起こす原因物質(アレルゲン)が結膜に侵入することでヒスタミンなどが
放出されアレルギー症状をおこします。
原因物質(アレルゲン)について
通年性アレルギー性結膜炎の原因物質はハウスダストと呼ばれるダニやほこりです。ハウスダストには頭髪・フケ・カビ・細菌・食べ物のカス・ダニやゴキブリ(死骸や糞等)が含まれます。
季節性アレルギー性結膜炎の原因物質はスギ花粉に代表される花粉です。
日常生活で気をつけること
通年性アレルギー性結膜炎も季節性アレルギー性結膜炎も原因物質に近づかない事が重要です。布製のソファーは避ける・フローリングを使用する 等

飛蚊症とは
飛蚊症とは目のゼリー状の部分(硝子体)の一部が繊維組織や水分に分離して
影のように見える状態のことをいいます。
多くの場合は生理的な飛蚊症なので問題ありませんが、
一部「網膜剥離(網膜が剥がれてしまう病気)」などの
重篤な症状の前触れである場合がありますので、
注意が必要です。

ドライアイとは
涙は目を守ったり乾燥を防いだり、酸素や栄養を運ぶ等様々な役割があります。ドライアイはそんな涙の質が悪くなったり、涙の量が減ることで
目の表面が傷が生じダメージを受ける病気です。
まぶたを開けたままにしたり、涙が減ったりすると角膜の上に「ドライスポット」という
乾燥した部分が現れ、まばたきをしても「ドライスポット」が残ったままになると
角膜が露出して剥がれ落ち、角膜上皮の障害が発生します。
ドライアイの症状
②目がゴロゴロする
③目が痛い
④なんとなく目に不快感がある
⑤光を見るとまぶしい
⑥かすんで見える …等

ドライアイの治療
点眼薬による治療の他に、涙の出口を塞ぐ「涙点プラグ」を使用した治療があります。
はやり目(ウイルス性急性結膜炎)とは
はやり目(ウイルス性急性結膜炎)とはアデノウイルス8型・4型・37型・19型に感染しておきる病気です。
はやり目(ウイルス性急性結膜炎)の症状
はやり目(ウイルス性急性結膜炎)になると結膜とよばれる白目の部分が赤く充血したり、まぶたの裏にブツブツができて目やにや涙が増えるなどの症状があらわれます。
はやり目(ウイルス性急性結膜炎)の治療
現在有効な点眼薬はないため、ウイルスに対する抵抗力をつけるため、十分な休養をとることが必要です。他の感染症を防ぐために抗菌点眼薬や炎症を防ぐステロイド点眼薬などを使用します。
はやり目(ウイルス性急性結膜炎)の症状がおさまってくるころに、黒目の部分に小さな濁りが出ることがあります。
この段階で治療を止めてしまうと黒目が濁り視力が落ちることがありますので、医師の指示に従って
治療を行うようにしてください。
はやり目(ウイルス性急性結膜炎)の注意点
はやり目(ウイルス性急性結膜炎)はとても感染力が強いため、感染者はタオル等の共有をしない、
風呂は最後に入る、こまめな手洗い等の対処が必要です。

斜視とは
通常ものを見る時は、左右両方の目が見ようとする対象物の方向を向いています。しかし、片方の目が対象物を見ているにも関わらず、もう片方の目が違う方向を向くことがあります。
これを斜視とよびます。斜視はこどもの約2%程度にみられる病気です。
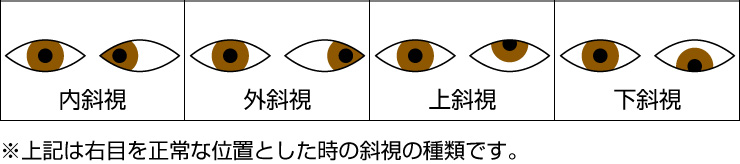
斜視の原因
うまくできず、斜視になります。
目が内側によって斜視になります。
弱視とは
こどもの視力が発達する途中で見る訓練ができなくなると、視力の発達は抑えられ止まってしまいます。この状態を弱視と言います。但し近視で眼鏡をかけると見えるようになる場合は弱視ではありません。
弱視の原因
斜視の目を使わないようになるため弱視になる場合があります。
視力が発達せず弱視になる場合があります。
ものを見る訓練ができずに弱視になる場合があります。
弱視
弱視とは
弱視という言葉は、「通常の教育をうけるのが困難なほどの低視力」という意味で一般的に使われていますが、医学的には「視力の発達が障害されておきた低視力」を指し、眼鏡をかけても視力が十分でない場合をさします。しかし早期発見、早期治療で治療可能なことがほとんどです。ここでは後者の弱視(医学的弱視)について説明します。
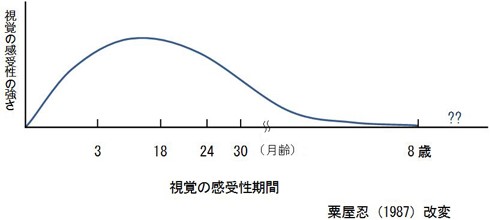
視力は、ことばや歩行などと同じく、成長に伴ってだんだん獲得する能力です。0歳では0.1ぐらいの視力しかなく、3歳ごろに大人と同じ視力に達するとされます。ただし、それを言葉に表現できるのは4歳ごろになります。
この視力の成長期に、何らかの邪魔が入って正常な視力の成長が止まってしまい、眼鏡をかけてもよく見えない状態を「弱視」と呼びます。つぎのような4つの原因があります。ただし、弱視は除外診断と呼ばれ、他に目の病気がなにもないと確認することが重要です。そのため、しっかり検査できる年齢になるまで、本当に弱視と判断することは難しく、視力検査だけで弱視と判断するわけではありません。屈折検査や斜視検査などを総合的に判断して、弱視になる可能性が非常に高いと判断すると、予防的に治療を開始します。
視力の成長は、他の成長と同じくいつかは止まり、臨界期(感受性期=10歳頃まで)を過ぎると治療に反応しにくくなります。早期に治療を開始するほど、治療に反応して視力が改善していきます。
治療の目標は眼鏡をかけて1.0の視力が出ることです。視力は1.0が正常値で、それ以上いくらあっても正常です。ピントがあっている状態で視力が出ることが重要で、眼鏡をかけて1.0あれば正常です。裸眼視力がいくら悪くても、眼にあった眼鏡をかけた状態で1.0の視力が出れば弱視ではありません。
屈折異常弱視
はじめに
屈折異常弱視とは、遠視・近視・乱視が両眼とも強いためにおこる、両眼の視力障害です。
原因
いちばん多いのは遠視です。程度が強ければ近視や乱視でも屈折異常弱視を発症しますが、遠視は近くでも遠くでもピントが合わない状態なので、眼鏡をかけない限り、くっきりとものを見ることができません。生まれつきいつもはっきりものが見えていない状態でいると、視力が成長しにくくなります。それに対して近視では遠くが見えにくいですが、近くのものはピントが合うため、弱視にはなりにくいです。ただし極端に近視が強いと弱視になります。
症状
目を細めて見る、近づいてものを見るなどの症状で気づくことがあります。程度が軽い場合には、視力検査ができる年齢まで気付かないことがあります。3歳児健診、就学時健診で見つかるケースが多いです。
診断
両眼に強い屈折異常があることを、目薬を点眼して調べます。視力は年齢に応じて参考程度に扱います。このほかの眼科一般検査では異常はありません。
治療・管理
眼にあった眼鏡を装用することが大切です。視力の発達に左右差がでてくれば追加の治療をします。早期に治療をするほど、早く視力が成長しますが、眼鏡をはずすと見えにくい状態はずっと続くため、視力が改善しても眼鏡が外せるようにはなりません。
不同視弱視(ふどうしじゃくし)
はじめに
不同視弱視とは、遠視・近視・乱視に左右差が強いためにおこる、片眼の視力障害です。
片目の視力は正常に発達しているため、生活上に不自由はなく、周囲からは全く判りません。片眼性の弱視であるため、屈折異常の弱い眼の視力は良好であり、片眼ずつの視力検査や屈折検査で発見します。原因
片眼の屈折異常が原因です。屈折異常とは遠視、近視、乱視を意味します。両眼の度数の差が大きければこのいずれでも不同視弱視を発症しますが、いちばん多いのは遠視です。度数の差は、2D (ジオプター)以上あると不同視弱視になる可能性が高まります。遠視は近くでも遠くでもピントが合わない状態なので、眼鏡をかけない限り、くっきりとしたものを見ることが出来ません。そのため、生まれつきはっきりものがみえないため、視力が成長しにくくなります。それに対して近視では遠くは遠視側の目で、近くは近視側の目で見るため、不同視弱視にはなりにくいです。ただし極端に近視が強いと弱視になります。
症状
片目の視力は正常に発達しているため、周囲からは全く判りません。3歳児健診や就学時健診でみつかるケースが多いです。
診断
片眼に強い屈折異常があることを、目薬を点眼して調べます。視力は年齢に応じて参考程度に扱います。このほかの眼科一般検査では異常はありません。
治療・管理
屈折異常を矯正するために眼鏡を装用することが大切です。まず眼鏡を装用して様子をみていきます。弱視眼の視力の改善が思わしくない場合は、健眼遮閉を行うことが多いです。アトロピンという薬剤を健眼に点眼する治療もあります。視力の左右差がなくなり、安定して視力が維持できれば、健眼遮閉は終了となります。早期に治療をするほど、早く視力が成長しますが、眼鏡をはずすと片眼は見えにくい状態はずっと続きます。両眼の機能を使うためには、視力が改善しても眼鏡が外せるようにはなりません。
斜視弱視
はじめに
斜視リンクは、右眼と左眼の視線が違う場所に向かっている状態です。斜視弱視とは、斜視があるためにおこる、片眼の視力成長障害です。片眼性の弱視であるため、斜視のない眼の視力は良好であり、片眼ずつの視力検査や屈折検査で発見します。
原因
斜視が原因です。斜視眼では網膜の中心部分(中心窩)で物を見ていないため、斜視眼の視力が発達せず弱視になります。
症状
斜視が原因といっても、見た目にわからない程度の軽い斜視のこともあり、片目の視力は正常に発達しているため、周囲からは全く判りません。3歳児健診や就学時健診でみつかるケースが多いです。
診断
視力検査では眼鏡をかけても十分によく見えないような片眼の視力不良がみられます。詳しい検査をすることで、眼の中心でものを見ていないかどうかを判断します。屈折異常の有無を確かめるため、小児では調節麻痺薬を点眼して屈折異常を検査します。不同視弱視を合併していることがあります。眼科一般検査ではこのほかには異常はありません。
形態覚遮断弱視(けいたいかくしゃだんじゃくし)
はじめに
形態覚遮断弱視とは、乳幼児期に形態覚を遮断することによって、非可逆的視力低下をきたしたものです。
原因
先天白内障、眼窩腫瘍、眼瞼腫瘍、角膜混濁、高度の眼瞼下垂、眼帯装用などのために、片方の目を使わない期間があることが原因です。
症状
形態覚遮断の原因があると考えられる眼の視力が眼鏡をかけても不良です。感覚性斜視(別項参照)を伴うことがあります。
診断
形態覚遮断の原因になる疾患の有無を調べます。また、眼底検査で形態覚遮断の原因以外の器質疾患を除外する必要があります。
治療・管理
原因疾患をできるだけ取り除くことが第一です。先天白内障では水晶体の混濁の程度に応じて、水晶体摘出手術が行われます。また、経過観察の中で屈折矯正や健眼遮閉などの弱視治療が行われます。